У взрослых данная патология щитовидной железы встречается нечасто, и еще реже острым тиреоидитом заболевают дети. Причина болезни – размножение бактериальной микрофлоры.
Как правило, источником являются инфекционные заболевания зева или ушей (тонзиллиты, отиты, стоматиты), а также верхних и нижних дыхательных путей при ослаблении иммунитета. Инфицирование ЩЖ может происходить с крово- или лимфотоком.
В подавляющем большинстве случаев воспаляется только одна доля. Заболеванию присвоен код МБК-10 – острый тиреоидит щитовидной железы – E06.0. Патология может быть очаговой, гнойной и негнойной.
Содержание
Этиология и патогенез
Основной причиной развития заболевания выступают болезнетворные микроорганизмы. Наиболее частыми возбудителями являются микробы, представленные в таблице.
Таблица. Микроорганизмы, вызывающие острый тиреоидит:
| Вид бактерии и ее фото | Описание |
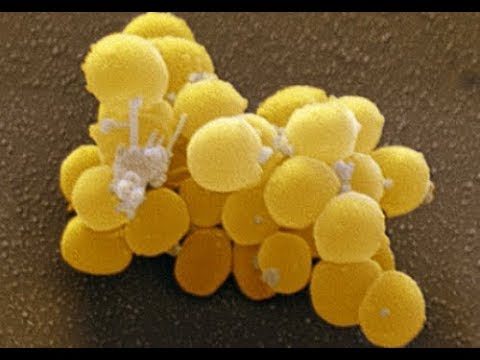
| Круглая грамположительная бактерия, которая присутствует в верхних дыхательных путях у 25–40 % населения планеты. Возбудитель множества заболеваний – от простых кожных инфекций до смертельно опасных менингитов и пневмоний. | |
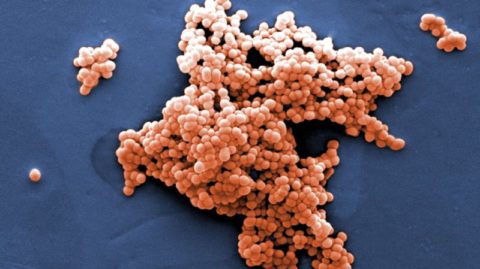
| Также довольно распространенный патогенный микроб. Вызванные им заболевания характеризуются более тяжелым течением и лечением. Ежегодно в мире диагностируется свыше 700 миллионов патологий, спровоцированных стрептококком. | |
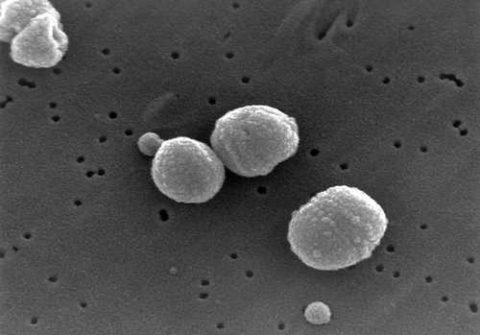
| Принадлежит к роду стрептококковых штаммов. Провоцирует развитие внебольничных пневмоний, менингита, синусита, отита и прочих опасных недугов. В последнее время отмечается повышение резистентности пневмококка к антибактериальным препаратам. |
Острые процессы, спровоцированные кокковыми инфекциями, развиваются редко по причине широкого применения антибиотиков. Тем не менее, после воспаления легких, отитов или при наличии неудаленных инфицированных миндалин, микробы попадают в железу и вызывают ее воспаление.
Заболевание может быть очаговым или общим. В первом случае патогенный процесс локализируется в одной доле, во втором – поражается весь орган.
Гнойные изменения имеют очаговую природу и чаще всего регистрируются с левой стороны, но спорадически (очень редко) могут охватывать и обе доли. При этом происходит разрушение тканевой структуры с нарушением целостности капсулы, что провоцирует распространение инфекционных агентов по организму.
Заметка. В отдельных случаях гнойные процессы формируют абсцессы или проходят самостоятельно без соответствующей терапии, что, вероятно, связано с укреплением защитных функций организма.
Классификация
Как уже было упомянуто выше, острый тиреоидит вне зависимости от количества задействованных в патогенном процессе участков бывает двух видов:
- Гнойный. Причина заболевания – размножение патогенной микрофлоры после инфекционных заболеваний и низкий уровень иммунитета.
- Негнойный. Развивается после травмирования органа, облучения радиацией (например, при лечении радиоактивным йодом токсического зоба, лучевой терапии или при воздействии внешних источников), кровоизлиянии в щитовидную железу.
Клиническая картина
Острый гнойный тиреоидит стремительно развивается, поэтому симптоматика возникает внезапно и отчетливо. Первые этапы (до проявления явных признаков) характеризуются уплотнением органа и формированием небольшого гнойника, как правило, в одной доле щитовидки, чаще всего слева. Концентрация гормонов остается неизменной, потому что поражается незначительная часть паренхимы.
При прогрессировании болезни характерна следующая клиническая картина:
- фебрилитет, как правило, температура выше 39 градусов;
- озноб и лихорадка;
- боль в мускулатуре;
- тахикардия;
- проявляются болезненные ощущения в нижней части шеи, которые могут быть довольно сильными и иррадиировать в затылок, ухо, челюсть;
- трудности при глотании и дискомфорт при повороте головы;
- интоксикация;
- слабость и головная боль;
- гиперемия кожи на шее в области щитовидной железы;
- воспаляются лимфоузлы, при пальпации болят.
Как правило, в этом случае человек чувствует себя крайне тяжело. Орган воспаляется, при прощупывании четко заметно увеличение размеров, характерна болезненность.
Сначала пораженная зона плотная, но при образовании абсцесса место воспаление становится мягче. В некоторых случаях гнойники могут вскрываться как наружу (более благоприятный исход), так и внутрь, что становится причиной развития осложнений.
Острый негнойный тиреоидит протекает гораздо легче. Обычными проявлениями в этом случае становится чувство дискомфорта или сдавливания в зоне расположения щитовидной железы.
Кроме этого, наблюдается симптоматика характерная для тиреотоксикоза (усиление потоотделения, увеличение сердечной ритмики, психическая неустойчивость и прочие).
Диагностика
Инструкция по проведению диагностических процедур предполагает прохождение нескольких этапов. Вначале врач выслушивает жалобы пациента и проводит сбор анамнестических данных.
Важно сообщить доктору об травмировании органа в прошлом, перенесенных инфекционных заболеваниях или контакте с радиационными агентами. При физикальном осмотре обращают внимание на температуру тела, характер болевого синдрома, внешние проявления.
Лабораторная диагностика при наличии заболевания показывает:
- общий анализ крови: увеличение СОЭ (до 20-30 мм/ч), повышение численности лейкоцитов (сдвиг формулы влево), при биохимическом исследовании концентрация тиреоидных гормонов (ат-ТГ, ат-ТПО, Т3, Т4, ТТГ) не изменена;
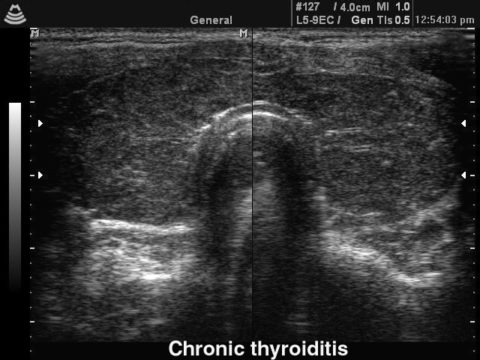
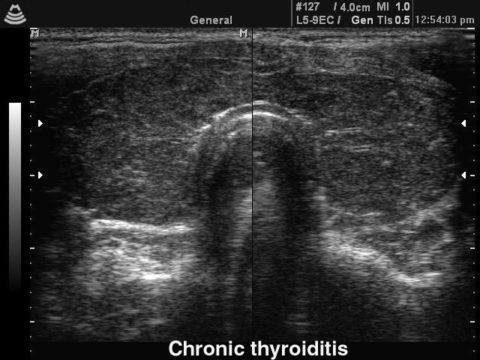
- УЗИ щитовидной железы показывает пораженную область (понижена эхогенность);
- бакпосев после забора гистологического материала (тонкоигольная аспирационная биопсия) помогает определить штамм патогенного микроорганизма и установить его чувствительность к антибактериальной терапии.
Важно. При диагностике острого тиреоидита следует дифференцировать его от таких заболеваний: подострый тиреоидит, злокачественные или доброкачественные опухолевые процессы, кистообразование, кровоизлияние в щитовидную железу и флегмона шеи.
Лечение
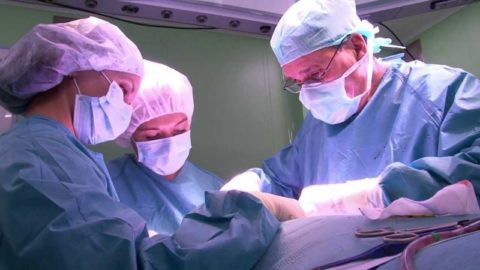
Больному предстоит госпитализация в хирургическое отделение на срок от 5 до 10 дней, в запущенных случаях или при иммунном дефиците пребывание в условиях стационара может длиться несколько дольше. При развитии абсцесса или некротических процессов потребуется оперативное устранение инфекционных и деструктивных очагов.
Разлагающиеся участки паренхимы подлежат иссечению, а полость абсцесса дренируют. В некоторых случаях приходится удалять целую долю щитовидной железы.
В обязательном порядке назначается прием антибактериальных препаратов и местное лечение в виде различных физиопроцедур, например, согревающих компрессов. Помимо этого, больной принимает препараты для уменьшения интоксикации, обезболивающие средства, инфузии солей и гемодеза.
Пациенту показано пить много жидкости, желательно воды. В том случае, когда терапия начата своевременно и проходила правильно, обычно человек выздоравливает в течение полутора или двух месяцев. В редких ситуациях после излечения может наблюдаться понижение секреции тиреоидных гормонов.
Обратите внимание. Если не предпринять своевременного хирургического вмешательства, то гнойник может вскрыться самопроизвольно, что существенно усугубит состояние пациента и утяжелит дальнейшее лечение.
Острый негнойный тиреоидит легче поддается терапии и проходит значительно быстрее. Для устранения клинических признаков назначается симптоматическое лечение по показаниям (ß-адреноблокаторы, противовоспалительные препараты нестероидной природы, анальгетики).
Прогноз и возможные осложнения
Своевременная и адекватная терапия гарантирует вполне благоприятный исход. Рецидивы случаются в исключительных случаях. При запушенных подострых формах длительность болезни может продолжаться несколько лет, затем переходит в хронические формы.
Осложнения могут быть вызваны несколькими факторами. При вскрытии абсцесса внутрь тела происходит заражение соседних тканей инфекционными агентами.
При этом поражаются:
- околосердечное пространство;
- шейные органы;
- кровеносные сосуды, проходящие вблизи щитовидной железы;
- поражения мозговых оболочек;
- в крайних случаях развивается заражение крови.
Если не лечить больной орган или откладывать терапию, то высока вероятность необратимого развития хронического гипотиреоза. В результате больной будет вынужден пожизненно принимать синтетические препараты, компенсирующие недостаток гормонов щитовидной железы.
Кроме этого, в качестве осложнений могут образовываться свищи, тромбоз рядом проходящих сосудов, при загрудинной локации железы из-за ее увеличения может происходить сдавливание органов средостения.
Профилактика
Важное значение в предупреждении развития острого тиреоидита состоит в профилактике острых респираторных и инфекционных заболеваний:
- повышение общего иммунитета;
- закаливание;
- ведение здорового способа жизни, занятия спортом;
- правильное питание с высоким содержанием витаминизированной пищи;
- своевременное лечение простуды, воспаления легких, инфекционных лор и стоматологических заболеваний.
Довольно часто тиреоидиты развиваются по вине самого больного при лечении пневмоний или ХОЗЛ. Например, самовольно снижаются дозы выписанных лекарственных препаратов.