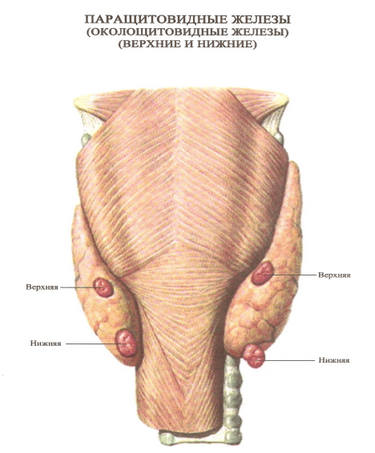
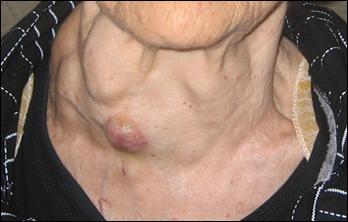
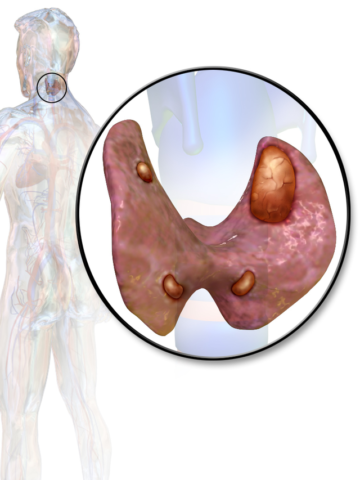
Околощитовидные (паращитовидные) железы – железы внутренней секреции, обычно представлены двумя парами. Размеры равняются с пшеничными зернами, а суммарная масса – всего треть грамма. Прилежат к задней поверхности щитовидной железы.
Случается аномальное местонахождение органов непосредственно в ткани щитовидной железы или даже возле околосердечной сумки. Продукт деятельности паращитовидных желез – паратгормон.
Вместе с гормоном щитовидной железы тирокальцитонином они оба поддерживают нормальный уровень кальция. Данные вещества противоположны в действиях: паратгормон повышает уровень кальция в крови, тирокальцитонин — снижает. То же самое происходит и с фосфором.
Содержание
- Особенности влияния ПТГ на человеческий организм
- Роль кальция в метаболизме человека
- Проявления ракового поражения тканей паращитовидки
- Гиперпаратиреоз: агрессия против организма
- Гипопаратиреоз: скромность железистой ткани
Особенности влияния ПТГ на человеческий организм
Паратиреоидный гормон обладает разносторонним воздействием на целый ряд органов:
- Кости.
- Почки.
- Тонкий кишечник.
Влияние ПТГ на кости заключается в стимуляции костной резорбциии (рассасывания) через активизацию остеокластов с дальнейшим повышении остеолитического действия. Следствием этих процессов является растворение кристаллического гидроксиаппатита, — минеральной составляющей костей скелета, и выделения в периферическую кровь ионов Са и Р.
Именно этот биологический механизм в основном обеспечивает возможность повышения содержания кальция в крови при необходимости. Однако в его работе кроется угроза для человека.
Важно! Избыточная выработка ПТГ приводит к появлению отрицательного костного баланса, когда резорбция начинает преобладать над костеобразованием.
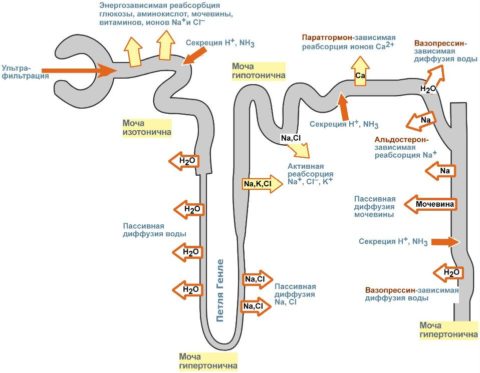
Что касается влияния этого биологически активного вещества на почки, то оно двоякое:
- Проксимальные почечные канальцы снижают реабсорбцию фосфата.
- Дистальные почечные канальцы усиливают реабсорбцию ионов кальция.
Кишечник также вовлекается в процесс повышения содержания Са2+ в периферической крови. ПТГ стимулирует синтез 1,25-дигидроксихолекальциферола, являющегося активным продуктом обмена витамина D3. Это вещество способствует росту абсорбции кальция из просвета тонкого кишечника, увеличивая выработку в его стенках особого белка, способного связывать эти ионы.
Роль кальция в метаболизме человека
Ионы этого элемента участвуют в большом количестве внутриклеточных процессов каждой из тканей человеческого тела. Поэтому нарушение функций паращитовидных желез, управляющих его обменом, способно привести к очень серьезным сбоям в работе всего организма, вплоть до летального исхода для него.
Ведь ионы Са2+ нужны для таких процессов:
- Сокращений мышц.
- Придания прочности костной ткани.
- Нормальной работы системы свертывания крови.
- Передачи управляющих импульсов от нервов к мышечной ткани.
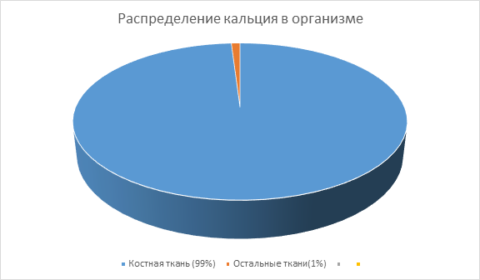
В теле взрослого человека в среднем содержится около 1 кг кальция. Его распределение в организме и костной ткани показывают приведенные ниже диаграммы:
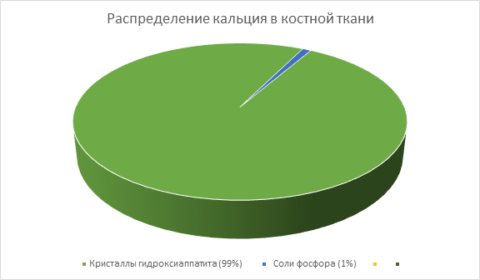
Приведенные в нижней диаграмме соединения кальция отличаются друг от друга не только по составу, но и по их роли в жизнедеятельности человека. Гидроксиапатит представляет собой труднорастворимую соль, из которой создана основа кости.
А соли фосфора, наоборот легко растворяются в воде и выполняют роль депо ионов Са2+, из которого они могут выйти в периферическую кровь в случае внезапного их дефицита.
Кальций в крови есть всегда и поделен он там в равной пропорции между двумя формами:
- Связанной (в составе солей и белков).
- Свободной (в виде свободного ионизированного элемента).
Между этими формами происходит взаимный переход, однако равновесие поддерживается всегда.
Человек постоянно теряет небольшие количества кальция вместе с ногтями, волосами, клетками верхнего слоя эпидермиса, через пищеварительную и выделительную системы, а также во время кровопотерь. И это все должно быть компенсировано.
Другим компонентом системы регуляции содержания кальция в крови является гормон парафолликулярных клеток щитовидной железы кальцитонин, являющийся частичным антагонистом ПТГ.
Он включается в работу в случае превышения концентрации ионов Са2+ порога в 2.50 ммоль/л и начинает снижать ее, запуская несколько процессов:
- Препятствования резорбции костной ткани и выводу кальция из ее состава.
- Усиления удаления из организма выводящей системой ионов Na+ и Са2+, а также фосфатов и хлоридов.
Также на обмен кальция оказывают влияние несколько гормонов половых желез и надпочечников. Чаще всего нарушения работы паращитовидных желез проявляются гипопаратиреозом либо гиперпаратиреозом.
Проявления ракового поражения тканей паращитовидки
Злокачественные новообразования проявляются следующими симптомами:
- формированием уплотнения в области гортани;
- увеличение региональных лимфатических узлов;
- нарушение дыхательной функции вследствие частичного перекрытия просвета трахеи;
- уменьшение проходимости пищевода;
- постепенное ухудшение общего самочувствия и быстрая утомляемость;
- снижение аппетита и как следствие резкое падение массы тела;
- раковая интоксикация организма, которая возникает на поздних стадиях онкологического роста;
- субфебрильная температура тела.
Онкологическое поражение тканей паращитовидки имеет благоприятный прогноз только на начальных этапах. Среди пациентов 3-4 стадии очень высокий показатель постоперационной смертности.
Гиперпаратиреоз: агрессия против организма
Гиперпаратиреоз — повышенная активность одной или нескольких паращитовидных желез с выделением большого количества их гормона (см. Чем опасна гиперфункция паращитовидной железы?). Частота возникновения- 20 на 100 тысяч населения.
Чаще у женщин 50-55 лет. У мужчин встречается в 3 раза реже. Актуальность проблемы высокая: первичный гиперпаратиреоз находится на 3 месте среди всех эндокринных заболеваний.
Это интересно! Впервые болезнь описал немецкий ученый Реклингхаузен еще в 1891 году, поэтому она и получила одноименное название автора. А в 1924 г. Русаков доказал отношение опухоли околощитовидной железы к развитию гиперпаратиреоза.
Классификация гиперпаратиреоза
Болезнью Реклингхаузена бывает первичной, вторичной и третичной. Далее более подробно о каждой их форме.
Первичный гипертиреоз
В основе его развития могут лежать следующие патологии:
- Первичная гиперплазия органов.
- Активно выделяющая гормоны карцинома.
- Гиперфункционирующая аденома, одна или несколько.
- Наследственная полиэндокринопатия, которая наследуется по аутосомно-доминантному типу (синдромы Вермера и Сиппла).
В каждом десятом случае первичный гиперпаратиреоз сочетается с прочими опухолями эндокринных желез, — феохромоцитомой, раком щитовидной железы, опухолями гипофиза.
Вторичный гиперпаратиреоз
Эта форма патологии является компенсаторным усилением работы glandulae parathyroideae, развивающимся в ответ на длительное понижение содержания в крови ионов кальция на фоне повышения концентрации фосфатов.
Такое состояние может быть вызвано следующими состояниями и заболеваниями:
- Почечная форма рахита.
- Различные тубулопатии.
- Синдром мальабсорбции.
- Различные формы остеомаляции.
- Хроническая почечная недостаточность.
Также вторичный гипертиреоз провоцируют дефицит витамина D различного генеза, а также проблемы со всасыванием Са2+ в желудочно-кишечном тракте.
Третичный гиперпаратиреоз
Причиной для развития данной формы заболевания выступает продолжительная вторичная гиперплазия и развывшаяся на ее фоне автономно функционирующая аденома (-ы) паращитовидной железы у которой нарушена обратная связь концентрации ионов кальция в крови и усилением выделения ПТГ. Также третичный гиперпаратиреоз способны спровоцировать различные внепаратиреоидные новообразования способные к эктопическому выделению паратиреоидного гормона.
Из-за чего появляется гиперпаратиреоз?
Причины развития данной болезни паращитовидной железы:
- хроническая патология почек, их пересадка;
- доброкачественное (Аденома паращитовидной железы) или злокачественное новообразование;
- гиперплазия паращитовидной железы.
Это интересно! Опухоль паращитовидной железы в 85 % случаев приводит к развитию первичного гиперпаратиреоза, а автономно функционирующие паращитовидные железы — в 15%.
Механизм развития патологии
Повышение паратгормона в крови→ повышение выделения кальция и фосфора с костной и мышечной тканей с мочой→ повышение пористости костной ткани и накопление солей кальция во внутренних органах, мышечная слабость. Высокий уровень сывороточного кальция приводит к обратному угнетению влияния антидиуретического гормона гипофиза на почечные структуры→ увеличение потери мочи и жажда.
Осмотр — необходимый этап диагностики
Итак:
- Кожа сухая, бледная с землистым оттенком, расчесами в результате зуда, иногда упругость нечто снижена за счет потери жидкости, волосы ломкие и тусклые.
- Конечности искривленные, тела позвонков деформированы, за счет этого рост низкий.
- Походка, будто больной раскачивается в лодке — «утиная».
- Грудная клетка бочкообразная.
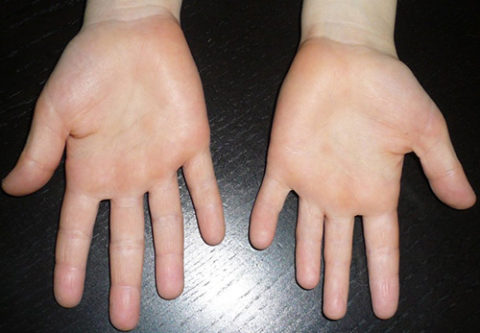
- Пальцы рук в виде барабанных палочек.
Общие признаки неспецифичны и, как правило, не всегда наталкивают на мысль о болезни:
- слабость и сонливость;
- быстрое и резкое похудение вплоть до анорексии;
- хроническая усталость и быстрая утомляемость;
- повышение температуры без видимой причины.
Гиперактивность паращитовидных желез чревата развитием болезней со стороны разных органов:
- Мочеполовая система: мочекаменная болезнь с возможным присоединением инфекции и дальнейшим поражением почек и нижних мочевыводящих путей (цистит, уретрит, простатит).
- Сердечно — сосудистая система: аритмии и кислородное голодание сердечной мышцы.
- Желудочно-кишечный тракт: язвенная болезнь желудка и двенадцатиперстной кишки с осложнениями в виде кровотечения или прободения.
Это интересно! Мочекаменная болезнь в 6-15% является результатом гиперпаратиреоза. Нелеченые почечные камни приводят к дегенерации почечной ткани, что отображается на состоянии мочи в виде повышения в ней уровней мочевой кислоты и азота.
Клиническая картина
Таблица 1:Симптомы повышенной активности паращитовидных желез:
| Система органов | Жалобы больного |
| Сердечно — сосудистая | Повышение сердцебиения и артериального давления. |
| Пищеварительная |
|
| Мочевыделительная | Частое мочеиспускание, в т.ч. ночное |
| Опорно-двигательная |
|
| Психическая сфера |
|
| Нервная система
|
|
Важно знать! Кальций накапливается в стенках артерий, от чего они становятся твердыми и неэластичными. Развивается стойкая артериальная гипертензия, это ведет к разрыву сосудов с осложнениями в виде инфаркта или инсульта.
Диагностика: от примитивного способа до новейших технологий
Как уже сказано, внимательный осмотр и опрос пациента — первый и важный шаг практикующего врача, намеренного определить болезнь. Необходимо узнать время появления симптомов, ход их развития, наличие хронических болезней органов внутренней секреции и других.
Важно знать! Спастические боли в животе способны симулировать острый аппендицит. Грамотный осмотр и адекватное назначение дополнительных методов помогают отличить острое хирургическое состояние от висцеральной формы гиперпаратиреоза.
Лабораторное исследование:
- Биохимический анализ крови: повышение уровня кальция, калия, щелочной фосфатазы, паратгормона, клиренса креатинина; снижение — фосфора и натрия.
- Анализ мочи: повышенная экскреция (выделения) кальция с мочой. Норма 2,5-7,5 ммоль/сутки.
- Цитология — определение злокачественности клеток под микроскопом, полученных после биопсии – прижизненного забора материала с исследуемого органа.
Инструментальные методы диагностики:
- Сцинтиграфия паращитовидных желез — оценка состояния внутренних органов, что основана на равномерности распределении вещества, способного светится под влиянием рентгеновских лучей. Изображение переносится на экран или распечатывается на специальной бумаге. Отдельные части органа закрашены соответствующими цветами. Данный способ диагностики достаточно чувствительный – 60-90%. Недостаток – при определении множественных аденом его точность падает на 30-40%.
Это интересно! Название метода происходит от латинского слова scinti- сверкать и греческого grapho- писать. Впервые радиоактивные красители применили около столетия назад, а активное использование в медицинской сфере сцинтиграфия начала получать в 50-х годах ХХ века.
Сцинтиграфия паращитовидной железы имеет свои побочные эффекты:
- аллергия на рентгеновское вещество;
- повышение или снижение артериального давления;
- частые мочеиспускания, тошнота, рвота.
Данные осложнения, как правило, не наносят ощутимого вреда здоровью, потому что быстро и самостоятельно исчезают.
Противопоказания:
- аллергия на рентгенконтрастный краситель;
- почечная или печеночная недостаточность;
- беременность (особенно І триместр);
- кормление грудью.
Важно знать! Препарат выводится с организма примерно через сутки после обследования. На протяжении данного времени кормящей матери рекомендуется сцеживать молоко, после чего можно продолжать лактацию.
- КТ (компьютерная томография) паращитовидных желез — отличное дополнение сцинтиграфии при подозрении на наличие большого количества мелких доброкачественных новообразований. Современный метод позволяет определить нетипичное местоположение аденом паращитовидных желез или их присутствие после безрезультатной операции.
- Рентгенография костей:
- кисты (округлые полостные образования) в костях черепа, таза, позвонках;
- истончение коркового (поверхностного) слоя костей;
- деформация грудной клетки.
Денситометрия – рентгенографическое определение минеральной плотности костной ткани. Как правило, исследуют лучевую, бедренную кости, позвоночник. Отмечается повышенная пористость за счет множества мелких кист и стремительного развития остеопороза (симптом «мыльной пены»).
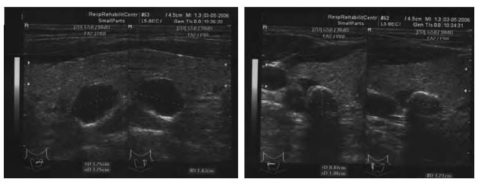
- Ультразвуковое исследование (УЗИ)— безопасный, быстрый и достаточно точный метод диагностики. Врач функциональной диагностики рассматривает такие зоны шеи, а также органы брюшной полости и забрюшинного пространства (почек): отмечается увеличение паращитовидной железы либо видно ее новообразование, участки известнякового уплотнения.
- Офтальмологический осмотр — стекловидное образование под конъюнктивой в виде рисовых зерен.
- Ангиография — исследование состояния сосудов при помощи контрастного вещества и УЗ-датчика. При этом визуализируются на цветном экране твердые и плотные стенки сосудов.
Гиперпаратиреоидный криз
Это угрожающее жизни осложнение гиперпаратиреоидита. Его наступление не связано напрямую с определенным содержанием кальция в крови, но замечено, что, в большинстве случаев, он наступает при концентрации ионов Са2+ в промежутке от 3.50 до 5.00 ммоль/литр.
Причинами, которые способны спровоцировать его развитие, могут выступить:
- Операции.
- Беременность.
- Паталогические переломы.
- Проведение иммобилизации.
- Некоторые инфекционные заболевания.
- Многократное неосторожное пальпаторное исследование шеи.

Что касается клиники гиперпаратиреоидного криза, то она проявляется, прежде всего, нарушениями со стороны желудочно-кишечного тракта:
- Тошнотой.
- Анорексией.
- Болями в животе.
- Повторной неоднократной рвотой.
Кроме того, больной ощущает резкую слабость и сонливость, у него падает артериальное давление, отмечается адинамия, гипертермия до 39°С, снижается память. При отсутствии адекватной помощи наблюдается развитие олигурии, вплоть до анурии и, как закономерный итог, — острая почечная недостаточность.
Лечение: как одержать победу над гиперпаратиреозом
Итак:
- Оперативное лечение — полное или частичное удаление пораженной железы.
Операция на паращитовидной железе показана в таких случаях:
- камни в почках и нарушении функции последних;
- панкреатит;
- повышение пористости костей;
- гиперпаратиреоидная кома;
- другие очевидные признаки гиперкальциемии паратиреоидного происхождения, подтвержденные инструментально и лабораторно.
Важно знать! Если во время операции уровень паратгормона падает на 50% по сравнению с тем, что был до вмешательства, значит метод лечения оказался эффективен. В 5% случаев после операции уровень кальция не нормализируется, что связано с неадекватным объемом оперативного вмешательства, когда за паращитовидные железы ошибочно принимаются шейные лимфоузлы или рак паращитовидной железы с метастазами.
Подготовительный этап к хирургическому лечению — назначение витамина D для снижения риска падения кальция. После операции показаны препараты кальция.
- Консервативное лечение
Бескровный метод лечения показан при мягкой форме гиперпаратиреоза и при категорическом отказе больного от операции. Иногда в медицинской практике афишируется внимание на разрушении паращитовидной железы путем чрезкожного введения этанола и кальцитриола под контролем УЗИ.
Большого признания заслужила симптоматическая терапия:
- диета с ограничением продуктов, богатых кальцием, воды и соли;
- гипотензивные и антиаритмические препараты группы антагонистов кальция;
- мочегонные средства – фуросемид при отсутствии обезвоживания и почечной недостаточности;
- препараты для защиты костей от вымывания солей кальция (памидроновая кислота);
- гормоны коры надпочечников глюкокортикоиды уменьшают всасывание кальция в кишечнике;
- настой крапивы, ромашки и подорожника можно купить в аптеке или сделать своими руками, залив стаканом кипятка сухое сырье каждого растения по 1 столовой ложке.
Важно знать! Мочегонные препараты от высокого артериального давления с тиазидной группы (гипотиазид, гидрохлортиазид) противопоказаны, поскольку активируют потерю кальция с мочой и повышают уровень данного электролита в крови.
Прогноз
Исход заболевания находится в прямой зависимости от того, насколько правильно и своевременно лечащий врач проведет диагностику и назначит лечение. Костная форма патологии будет иметь благоприятный прогноз при хирургическом вмешательстве. А вот, что касается восстановления трудоспособности у таких больных, то при легких формах заболевания на это уйдет до 4 месяцев, а при тяжелых, — до пары лет.
Почечная форма имеет худший прогноз. Если не сделать операцию, то больной инвалидизируется и его приведут к летальному исходу прогрессирующие кахексия и почечная недостаточность.
Гипопаратиреоз: скромность железистой ткани
Гипопаратиреоз- недостаточность паращитовидных желез, т.е. количество выделяемого паратгормона не удовлетворяет потребности организма.
Это интересно! Термин «тетания», обозначающий тонические судороги вследствие нарушения обмена кальция, впервые прозвучал в работах ученого Корвизара в 1852 году. А паратгормон был открыт и введен в медицинский словарь Коллипом в 1925 году.
Откуда происходят проблемы
Причины возникновения гипопаратиреоза:
- травма;
- инфекция (ОРВИ, туберкулез);
- кровоизлияние;
- генетическая аномалия строения или количества желез;
- врожденная неполноценность;
- аутоиммунное воспаление;
- отравления солями тяжелых металлов, грибами;
- удаление паращитовидной железы (как правило, ятрогенное — во время операции на щитовидной железе).
Механизм развития болезни
Недостаточность паратгормона →снижение всасывания кальция в кишечнике и почках→падение уровня кальция крови, нарушения равновесия между натрием и калием, кальцием и магнием→ повышение нервно-мышечной возбудимости.
Классификация
Основное проявление гипопаратиреоза — судорожный синдром. Его характеристики составляют основу классификации болезни.
Таблица 2: Распределение гипопаратиреоза по тяжести течения процесса:
| Форма | Судороги | Сознание | |||
| Частота приступа | Продолжи-тельность | Места возникновения | Предпосылки к возникновению | ||
| Легкая | 1-2 раза в неделю | Несколько секунд | Ограничены кистями рук | Серьёзные нервные или соматические нарушения (переохлажде-ние, перегревание, стресс). | Сохранено |
| Тяжелая | Несколько раз в день | Несколько часов | Генерализированные | Незначитель-ные внешние раздражители. | Нарушено |
Картина гипопаратиреоза
Группы симптомов:
- Повышенная нервная возбудимость: ощущение онемения и ползания мурашек в области губ, языка, конечностей, скованность движений.
- Нарушение трофики: сухость кожи, потускнение и выпадение волос, расслоение и ломкость ногтей, кариес и истощение зубной эмали.
- Глазные симптомы: воспаление конъюнктивы, светобоязнь, помутнение хрусталика.
- Патология психической сферы: депрессия, неустойчивость настроения.
- Болевой синдром: спастические боли в животе.
- Особенности детского возраста: отставание в психическом и физическом развитии.
Таблица 3: Судорожный синдром — разнообразие проявлений гипопаратиреоза:
| Группа мышц, пораженная повышенным тонусом | Виды судорог |
| Жевательные мышцы | Судорожное сжатие и подергивание челюстей (тризм). |
| Мышцы лица | Широкий болезненный оскал зубов- неестественная улыбка; сжатие губов в виде рыбьего рта. |
| Верхние конечности | Сгибание кисти в лучезапястном суставе, постановление пальцев по типу «рука акушера». |
| Спина | Выгибание туловища дугой (опистотонус). |
| Нижние конечности | Бедра и голени вытянуты, стопы повернуты внутрь, пальцы согнуты. |
| Диафрагма, гортань, мышцы живота и межреберные мышцы | Спазм дыхательных мышц и остановка дыхания. |
Диагностика
- Характерная клиническая картина: тонические судороги в симметрических группах мышц
- Лабораторные анализы: падение уровня кальция в крови, возрастание — фосфора; низкий уровень кальция и фосфора в моче.
- Инструментальная диагностика: денситометрия констатирует повышенную плотность костной ткани; УЗИ — уменьшение размеров паращитовидных желез и снижение тонуса внутренних мышечных органов.
Важно знать! При скрытой форме гипопаратиреоза показатели биологических жидкостей могут не отличатся от нормы. Для точного определения болезни существуют диагностические пробы. Одна с них – проба Труссо: во время сжатия плеча резиновой манжеткой на 2-3 минуты больные гипопаратиреозом дают судорожную реакцию в виде «руки акушера».
Дифференциальная диагностика: гипопаратиреоз и клинически похожие болезни
Существует ряд болезней и физиологических состояний, при которых судороги напоминают гипопаратиреидную тетанию:
- беременность и лактация — недостаточность всасывания кальция;
- гипервентиляционная тетания (истерическая тетания) — результат частых глубоких вдохов;
- желудочная тетания – результат неукротимой рвоты.
- кишечная тетания – результат длительного поноса;
- столбняк – инфекционная болезнь, которая развивается после попадания бактерии, склонной к специфическому поражению нервной системы.
Видео в этой статье на доступном языке дополняет выше изложенную информацию о симптомах, диагностике и лечении болезней паращитовидных желез.
Псевдогипопаратиреоз
Под этим названием скрывается не одно заболевание, а целая группа редких генетических аномалий, чьи клинико-лабораторные показатели практически полностью соответствуют таковым при гипопаратиреозе. То есть у больных отмечаются тетания и понижение содержания кальция в крови на фоне повышения уровня фосфатов. Но есть у псевдогипопаратиреоза и отличие от гипопаратиреоза, — кровь пациентов содержит ПТГ достаточно или даже в избытке.
Люди, страдающие от этих аномалий развития, отличаются рядом характерных признаков:
- Низкорослостью.
- Остеодистрофией.
- Укорочением рук и ног.
- Дефектами развития челюстей и зубов.
- Отставанием в развитии психической сферы.
- Наличием очагов метастатической кальцификации в мягкие ткани.
В основе развития заболевания лежит генетически обусловленная невосприимчивость костной ткани и почек к воздействию ПТГ на фоне сохранения или даже превышения уровня его выработки с гиперплазией околощитовидных желез.
Лечение
- Диета: пища, богата кальцием.
- Солнечные ванны для выработки витамина D, обеспечивающего усвоение кальция.
- Заместительная гормональная терапия: паратиреоидин – вытяжка околощитовидных желез большого рогатого скота. В 1 мл 20 ЕД.
- Витамин D2 (эргокальциферол) и D3 (холекальциферол).
- Магне- В6- витаминно-минеральный комплекс для нормализации нервно- мышечной передачи.
- Препараты кальция показаны как лекарства скорой помощи во время приступа судорог, а также назначаются по схеме для длительного приема вместе с желудочным соком с целью лучшего всасывания данного электролита в желудке и кишечнике.
Глюконат кальция. Инструкция:
- Лекарственная форма: раствор для инъекций.
- Упаковка: в ампуле 5 или 10 мл 10% раствора.
- Показания:
- снижение активности паращитовидных желез;
- аллергии;
- токсические поражения и воспаления печени и почек;
- отравления солями магния как противоядие;
- кровотечение.
- Способ дозирования
- Взрослым по 1 ампуле 1р./сутки.
- Детям — от 0,1 до 5 мл в сутки (зависимо от возраста).
- Противопоказания:
- повышенная чувствительность к компонентам препарата;
- склонность к образованию кровяных сгустков;
- одновременное использование сердечных гликозидов;
- почечная недостаточность;
- высокий уровень кальция крови.
- Побочные эффекты:
- ощущение жара во рту и по всему телу;
- рвота и понос;
- резкое падение артериального давления;
- повышенная потливость;
- омертвление или уплотнение мягких тканей после попадания препарата за рамки сосудов.
- Цена 10 ампул по 10 мл: 150-180 рублей.
Профилактика
Не допустить развития приобретенного гипопаратиреоза можно, бережно относясь к glandulae parathyroideae в ходе оперативных вмешательств на щитовидке, а также в послеоперационном периоде, принимая меры против возможных осложнений, — спаечного и инфильтративного процессов, которые способствуют нарушению кровообращения. В частности, для того, чтобы не допустить появления гипопаратиреоза, пациентам, страдающим от рецидивирующего токсического зоба, рекомендована терапия радиоактивными изотопами йода вместо оперативного вмешательства.
Следующий этап профилактической работы заключается в, как можно более раннем, обнаружении повышения уровня нервно-мышечного возбуждения у пациентов, перенесших хирургические операции на щитовидке. В случае выявления такового, врач немедленно должен назначить специфическое лечение.
Также очень важно не допустить развития инфекционных заболеваний и воздействия токсинов, разрушающе действующих на glandulae parathyroideae и факторов, способных вызвать острый гипокальциемический шок у пациентов, имеющих в анамнезе хроническую форму гипопаратиреоза.
В диету таких больных необходимо обязательно включить побольше таких продуктов (содержащих много Са, Mg и мало P):
- Молока.
- Овощей.
- Фруктов.
- Молочных продуктов.
Также следует добавить продуктов, богатых на витамин D2:
- Рыбьего жира.
- Печени трески.
- Яичных желтков.
- Сливочного масла.
При обострениях недопустимо есть мясную пищу, поскольку некоторые вещества, содержащиеся в ней, способны усилить тетанию. Для того, чтобы витамин D быстрее синтезировался в организме люди, страдающие от гипопаратиреоза, должны почаще, но не подолгу бывать на солнце либо пользоваться УФО облучателем.
Заболевания паращитовидных желез — мелких зернообразных органов — создают серьезные проблемы, требующие немедленного решения. Своевременная консультация в эндокринолога и постановка правильного диагноза — залог успеха в борьбе с патологией.
Прислушивайтесь к своим биологическим часам, а механизм отблагодарит Вас отличной работой. Желаем крепкого здоровья!