Гипотиреозом или микседемой называется состояние, когда по определенным причинам в щитовидной железе снижается синтез тиреоидных гормонов. Субклиническая в популяции форма встречается в 7–10% случаях, а с явно выраженными признаками заболевание диагностируется реже – 2%.
Случаи патологий врожденного характера встречаются не чаще одного случая на 3,5–4 тыс. рожденных детей. Гипотиреоз при беременности диагностируется у 2 % женщин.
Содержание
Влияние щитовидной железы на репродуктивные функции
Обратите внимание! Сегодня заболевания щитовидной железы все чаще встречаются в молодом репродуктивном возрасте – 18-25 лет. Особое внимание при этом уделяется аутоиммунной патологии, связанной с необратимой деструкцией клеток органа собственной защитной системой.
Здоровье репродуктивной системы женщины напрямую зависит от нормального функционирования щитовидной железы.
Наблюдается прямая связь между изменением уровня гормонов щитовидки и:
- нарушением частоты и регулярности менструации (у 80% пациенток с гипотиреозом);
- изменением характера менструаций;
- появлением гормонзависимых заболеваний женской половой сферы (поликистоза, фибромиомы, мастопатии, эндометриоза);
- появлением вторичного бесплодия.
Современная медицинская теория связывает такую зависимость с тем, что деятельность щитовидной железы и яичников контролируется головным мозгом из единого центра — гипоталамус-гипофизарной системы. Проблемы в работе одного органа по принципу обратной связи неизбежно приводят к нарушениям функций другого.
Возможна ли беременность при гипотиреозе
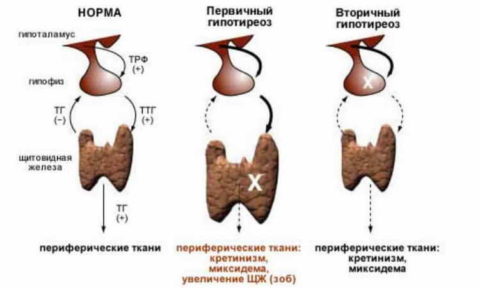
Чтобы разобраться в вопросе, можно ли забеременеть при гипотиреозе щитовидной железы, нужно выяснить, какие виды заболевания существуют.
Классификация гипотиреоза по патогенезу развития:
| Название | Первичный гипотиреоз | Вторичный гипотиреоз | Третичный гипотиреоз |
| Описание | Обусловлен патологическими изменениями непосредственно в ЩЖ | Вызван заболеваниями гипофиза | Провоцируется патологией со стороны гипоталамуса |
| Заболевания |
|
|
Снижение секреции тиреолиберина |
| Лабораторная картина |
|
|
|
Классификация гипотиреоза по выраженности клинических проявлений:
| Название | Субклинический | Клинический |
| Описание | Начальная форма заболевания, при которой организм уже начинает испытывать дефицит тиреоидных гормонов, но клинических проявлений поражения щитовидной железы еще нет | Форма гипотиреоза, сопровождающаяся не только выраженными сдвигами в лабораторных тестах, но и яркой симптоматикой |
| Лабораторная картина |
|
|
Медицинская практика показывает, что при выраженном некомпенсированном клиническом гипотиреозе беременность наступает крайне редко – такая форма заболевания провоцирует развитие аменореи, отсутствие овуляции и полную невозможность зачать ребенка. Вторичный и третичный гипотиреоз (центрального генеза) также сильно блокирует репродуктивную функцию.
Чаще всего женщины беременеют с первичной субклинической формой эндокринного расстройства. В начальной стадии заболевания недостаток гормонов щитовидки выражен не так сильно, и зачатие, а также имплантация зародыша в стенку матки вполне возможно.
Обратите внимание! В связи с распространенностью патологии щитовидной железы у пациенток репродуктивного возраста всем женщинам, планирующим беременность, рекомендуется пройти диагностику эндокринных заболеваний, включающую УЗИ, а также лабораторные анализы на ТТГ, свободный Т3 и свободный Т4 (средняя цена такого обследования – 1800 р.). При обнаружении гипотиреоза важно сразу начать лечение, чтобы будущая беременность не усугубила гормональный дисбаланс и не спровоцировала развитие осложнений.
Этиология гипотиреоза у беременных
В подавляющем большинстве случаев причина состоит в развитии аутоиммунных процессов (ошибка, при которой свои клетки принимаются за чужеродные), в результате которых лимфоциты разрушают ткани щитовидной железы. Такое состояние чаще наблюдается после родов, может формироваться после сделанных операций на органе или как последствие значительных доз радиойодтерапии, применяемых при лечении зоба.
Значительно реже причина состоит в некротической деструкции гипофиза, который также может разрушаться по причине:
- аутоимунных патологий;
- хирургическом удалении;
- радиационном воздействии.
Врождённые формы патологии обуславливаются:
- аплозии щитовидки;
- нарушениями ферментных комплексов, необходимых для обеспечения нормального синтеза;
- йододефиците.
Патогенез
При беременности гипотиреоз обуславливается наличием определенных преобразований в органе функционального характера:
- чрезмерная стимуляция железы хорионическим гонадотропином;
- естественное снижение ТТГ в первом триместре;
- повышение выработки тироксинсвязывающего белкового комплекса в гепатоцитах печени;
- уменьшение йода из-за усиления выведения его естественным путем и трансплацентарного переноса;
- отщепление молекул йода от тиреоидных гормонов в плаценте.
У женщин в период вынашивания ребенка нет адекватных компенсаций, которые бы могли восполнять нехватку нужного для щитовидки микроэлемента. Свободные Т3 и Т4 до середины второго триместра снижаются ниже нормы и остаются на этом уровне до рождения ребенка. Ситуация с ТТГ несколько иная. В начале срока он повышается у 30% женщин, а у 60% – выше в момент родов.
Важно отметить, что клинические признаки гипотиреоза будут постепенно исчезать, по мере развития эмбриона. Поэтому у пациенток, которые принимали гормонозаметсительную терапию могут наблюдаться характерные симптомы, например, тахикардия.
Это связано с тем, что на поздних сроках щитовидная железа ребенка выделяет гормоны, передающиеся от плода к женщине, поэтому происходит не только компенсация, но и переизбыток тиреоидных компонентов.
Нехватка Т3 иТ4 понижает все метаболические процессы, что обуславливает:
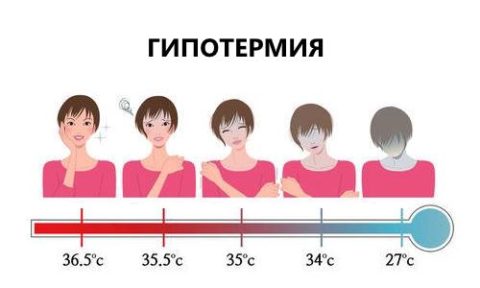
- понижение температуры тела;
- отеки внутренних органов, слизистых оболочек кожи (из-за нарушения протеинового обмена);
- ановуляции;
- нарушения менструального цикла.
Примерно у 50% беременных наблюдают увеличение женского полового гормона в крови. Это связано с тем, что ТРГ стимулирует секрецию не только ТТГ, но и пролактина.
Если состояние гормонодефицита щитовидной железы носит временный характер, при котором нет нужды полностью компенсировать его синтетическими препаратами, то овуляция проходит в обычном режиме, а женщина сохраняет возможность забеременеть.
Возможные осложнения
Гормональный дефицит отрицательно сказывается на функции деторождения.
В яичниках нарушаются:
- процессы образования фолликулов;
- овуляции;
- формирование желтого тела.
Беременность при гипотиреозе щитовидной железы осложняется. Первые полтора месяца процессы контролируются материнскими тиреоидными гормонами.
Их нехватка может сделать невозможным сам факт нормального зачатия или, если оно произойдет, дальнейшее развитие плода. При отсутствии соответствующей терапии возрастает риск (до 35–50%) выкидышей и мертворожденных. Более подробно об этом и о самой проблеме можно узнать, посмотрев видео в этой статье.
Вред при гипотиреозе (а также йододефиците, который вызывает такое состояние) для плода и беременной приводит к аномальному развитию или недоформированию ЦНС у ребенка, что более опасно нежели врожденные патологии щитовидной железы у будущего малыша. Негативные последствия для ребенка при деструкции щитовидки можно полностью нивелировать, если назначить компенсаторную терапию сразу после его рождения.
В первые 4–5 месяцев эмбриогенеза у плода не синтезируются тиреоидные гормоны – ребенок все получает от матери, поэтому нервная система развивается даже, если у зародыша имеются дефекты органа. Во второй половине внутриутробного развития при врожденной аномалии гормоны проникают к развивающемуся организму через плаценту.
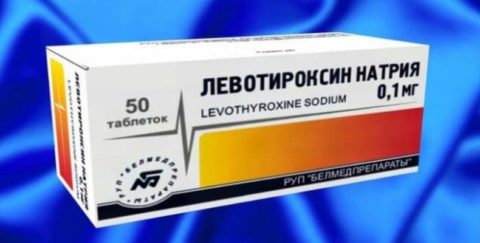
У ребенка после рождения (до года) продолжается окончательная миелинизация ЦНС. Поэтому если малышу с врожденным гипотиреозом с первых дней назначается заместительная гормонотерапия (левотироксином натрия), то формирование элементов нервной системы практически не отличается от нормального развития при отсутствии патологий щитовидной железы.
Но для будущей мамы ситуация будет противоположной – негативные последствия гипотироксинемии в начале вынашивания ребенка (даже если у него все органы формируются без отклонений) будут проявляться, и они носят необратимый характер.
Возможны следующие проблемы:
- анемия;
- гестоз;
- осложнения при родах и кровотечения после них (у 3–6%);
- гипогалактия в послеродовом периоде.
Осложнения некомпенсированного гипотиреоза при беременности (в скобках через черту указаны статистические данные (%) для манифестного и субклинического типов):
- пониженная масса плода (16,5/8,8);
- нарушения развития (3/0);
- гипертензия (22/14);
- отслойка плаценты (5/0);
- внутриутробная гибель плода (6,5/1,6);
- преэклампсия (22/14).
Обратите внимание. Некомпенсированный гипотиреоз является прямым показанием к искусственному прерыванию беременности, в противном случае требуется назначение гормонозаместительной терапии.
Клиническая картина
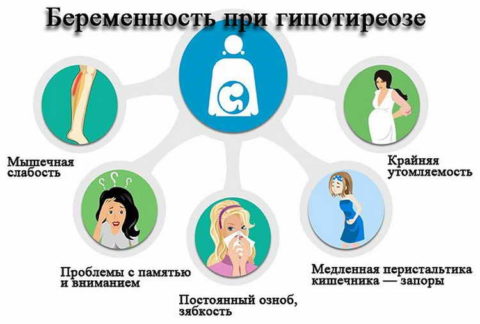
Симптомы при беременности многочисленны, что связано с наличием множества рецепторов в разных частях организма. Многое будет зависеть от длительности патологии и нарушений синтетической активности органа. Признаки обуславливаются снижением гормонов, что замедляет обменные процессы.
Пациентки часто жалуются на:
- слабость, усталость, упадок сил;
- повышение массы тела;
- сонливость;
- запоры;
- ухудшение памяти и мозговой деятельности;
- сухость кожи, ломкость ногтей и волос.
Другие клинические проявления обозначены в нижерасположенной таблице.
Таблица. Признаки гипотиреоза у беременных:
| Симптом | Характеристика |
| Понижение температуры тела связано с торможением энергетических обменных процессов, что приводит к ощущению холода. | |
| Дефицит тиреодидных гормонов нарушает выработку антител. Недостаток подобной стимуляции обуславливает низкую резистентность организма против респираторных инфекций, женщина начинает чаще болеть. | |
| Пациентки часто жалуются на головные боли, а также суставные и мышечные. Не редко наблюдается онемение дистальных отделов конечностей, что связывают с отечностью и передавливанием нервных тяжей. | |
| При дефиците гормонов щитовидной железы нередки случаи понижения зрения и слуха. Также возможно изменение голоса – осиплость может указывать на формирование зоба или отека тканей гортани. | |
| Нехватка гормонов провоцирует развитие атеросклероза, или его усугубление. Также может снижаться частота сердечной ритмики, понижаться давление. |
На развитии клинических признаков негативно сказываются:
- употребление алкоголя;
- переохлаждение;
- эмоциональные перенапряжения и стрессы.
Заметка. На ранних сроках беременности, а также при ее планировании крайне важно получать компенсационную терапию для нормального развития плода и самочувствия женщины. При этом во внимание следует принимать тот факт, что количество св. Т4 в крови будущей матери возрастает.
Диагностика
Врач должен быть поставлен в известность про наличие подобной патологии у прямых родственников или ранее проведенных операций на щитовидной железе. Физикальный осмотр включает осмотр шеи (пальпация), состояния кожи и выражения лица. Аускультации подлежат шея и грудь. Важны показатели сердечной ритмики, пульса, артериального давления.
Лабораторные исследования крови:
- клинический и биохимический анализ (уровень ТТГ, Т4, Т3), последний проводят каждый месяц;
- свертывающая система – раз в три месяца;
- содержание йода.
Значительную информацию о заболевании, его течении и прогнозировании дает количественное содержание гормонов крови матери:
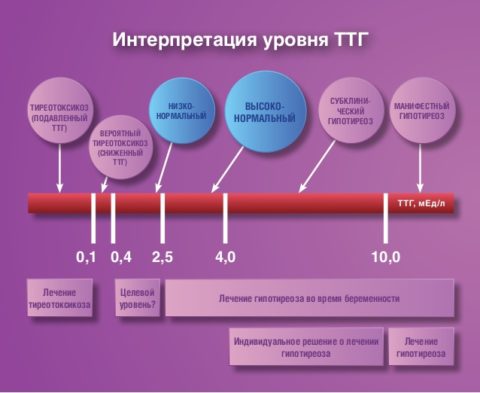
- первичный явный гипотиреоз – св. Т4 не боле10 пмоль/л, св. Т3 – 4 пмоль/л, ТТГ – более 10 мМЕ/л;
- субклинический – ТТГ повышен от 4 мМЕ/л до 10 мМЕ/л, все другие показатели остаются в норме.
Инструментальные исследования:
- УЗИ щитовидной железы и сердца;
- ЭКГ.
В случае приобретенной формы заболевания при ультразвуковом обследовании размеры щитовидки могут быть нормальными или несколько отклоняться в большую или меньшую стороны. Чаще всего выявляют признаки аутоиммунного тиреоидита, но при врожденных патологиях орган будет заметно уменьшен или увеличен.
Важно. Использование диагностики с радиоактивными элементами до, во время и после беременности (при лактации) запрещено.
При обнаружении гипотиреоза женщина должна наблюдаться как у гинеколога, так и у эндокринолога (не реже одного раза в месяц). Важным моментом является осуществление пренатальной диагностики с целью предупреждения возможных патологий у развивающегося ребенка. При необходимости выполняется заместительное лечение по показаниям.
Основные принципы терапии
Цель лечения – компенсация недостатка гормонов щитовидной железы в организме. Это достигается назначением лекарственных препаратов, другие способы не требуются (народная медицина, немедикаментозное лечение или операции).
Индивидуальная дозировка левотироксина натрия подбирается исходя из клинической картины и показателей диагностики. Как правило, сначала инструкция предполагает употреблять ежедневно по 50 мл.
После постепенно дозировку увеличиваются на 25 мг (раз в 3–4 дня). Если это приводит к симптомам передозировки, то интервал между повышением дозы увеличивают до 7 суток. Анализ содержания св. Т4 и ТТГ осуществляется два раза в месяц, через равные промежутки времени.
Количество употребляемого лекарства должно быть подобрано таким образом, чтобы в крови уровень ТТГ был ниже 1,5–2 мМЕ/л, как правило, дозировка колеблется от 100 до 175 мкг в день. Переизбыток левотироксина натрия приведет к понижению указанных показателей, это может спровоцировать угнетение лактотропной способности гипофиза, что приведет к уменьшению секреции материнского молока во время лактации.
При диагностировании декомпенсированного гипотиреоза показано лечение в условиях стационара. Это нужно для того, чтобы быстрее подобрать актуальные дозы препарата, но при таких обстоятельствах очень важно постоянно наблюдать женщину, особенно следить за состоянием ее сердечно-сосудистой системы.
При достижении оптимальных концентраций лекарственных препаратов, компенсация продолжается всю беременность до состояния эутиреоза (восстановление нормальной концентрации свободного Т4 и ТТГ в крови).
Важно. Профилактика и раннее выявление патологического состояния помогают сократить вероятность осложнений для женщины и будущего ребенка.
Как правило, при назначении адекватной терапии роды проходят в обычные сроки, при условии полной компенсации недостающих в крови гормонов. Наиболее часто встречающееся осложнение – слабость сократительной деятельности матки.